Besonders in Krisenzeiten müssen sich Gesundheitssysteme bewähren. Das deutsche Gesundheitssystem zeigt sich nicht nur in Schleswig-Holstein sehr leistungsstark und anpassungsfähig. Die ambulanten Versorgungsstrukturen gewährleisten die medizinische Grundversorgung auch bei extremer Beanspruchung. Das hochmotivierte ärztliche und nichtärztliche Personal stellt Professionalität und Einsatzbereitschaft – bis zur Erschöpfung – unter Beweis.
Dies kann jedoch nicht darüber hinwegtäuschen, dass unser hochkomplexes Gesundheitssystem auch strukturelle Schwächen aufweist, die der Gesetzgeber sowohl im Bund als auch auf Landesebene angehen muss. Das zeigt sich vor allem in den Bereichen der Krankenhausversorgung, der Sicherstellung einer qualitativen sektorenübergreifenden Versorgung, den Herausforderungen in der Pflege und der weiteren Digitalisierung im Gesundheitswesen. Digitale Prozesse finden inzwischen eine deutlich stärkere Akzeptanz im Gesundheitswesen. Unser Know-how verwenden wir für die Entwicklung nutzenbringender digitaler Anwendungen.
Für die Barmer stehen die Patientinnen und Patienten im Mittelpunkt. Jede Reform sollte konsequent aus ihrer Perspektive gedacht werden, denn sie sollen davon profitieren, schließlich zahlen Sie dafür Beiträge. Uns geht er daher immer um Qualität und Effizienz und darum, die vorhandenen Ressourcen hier in Schleswig-Holstein bestmöglich einzusetzen.
Wir freuen uns auf den gesundheitspolitischen Austausch mit Ihnen.
Ihr
Dr. Bernd Hillebrandt
Landesgeschäftsführer Barmer Schleswig-Holstein
Richtige Lehren aus der Krise ziehen
Die Corona-Pandemie stellt das Gesundheitswesen vor große Herausforderungen. Die Krise zeigt die Stärken und Schwächen des Systems auf. Jetzt wird deutlich, wo auch wir in Schleswig-Holstein besser werden müssen: Bei den Strukturen der Krankenhauslandschaft, der Digitalisierung und im Öffentlichen Gesundheitsdienst.
Grundlage einer funktionierenden medizinischen Versorgung ist ein gut strukturiertes und vernetztes Gesundheitssystem. Die Basis dafür bilden insbesondere in einem Flächenland wie Schleswig-Holstein flächendeckende ambulante Strukturen. Während der Pandemie kann ein Großteil der COVID-19-Patientinnen und -Patienten ambulant – und besonders im hausärztlichen Bereich – versorgt werden, gleichzeitig stehen die Kapazitäten in unseren Krankenhäusern für schwer erkrankte Menschen zur Verfügung. Die wohnortnahe Primärversorgung durch Hausärztinnen und Hausärzte ist wesentlich für die Grundversorgung der Bevölkerung. Sie muss erhalten und gestärkt werden. Der technische Fortschritt erlaubt es, immer mehr medizinische Eingriffe aus dem stationären in den ambulanten Bereich zu verlagern. Diese Ambulantisierung von Leistungen ist ein zentraler Punkt bei der Weiterentwicklung sektorenübergreifender Versorgungsansätze.
Besonders spezialisierte und maximal versorgende Krankenhäuser stellen die Behandlung von schwer erkrankten COVID-19-Patientinnen und -Patienten während der Corona-Pandemie sicher. Diese Erkenntnis ist wichtig für eine notwendige Strukturreform im Krankenhausbereich: Noch immer gibt es in Schleswig-Holstein zu viele kleine Krankenhäuser, die häufig nicht über die erforderliche personelle und apparative Ausstattung sowie die ausreichende Routine verfügen, um lebensbedrohliche Notfälle wie z. B. einen Schlaganfall adäquat behandeln zu können. Die vorhandene Krankenhausdichte führt ferner dazu, dass Kliniken um geringe personelle und begrenzte finanzielle Ressourcen konkurrieren. Das Ziel ist dabei jedoch nicht die Schließung einzelner Krankenhaus-Standorte, sondern die Weiterentwicklung zu intersektoralen Gesundheitszentren.
Mit der Corona-Krise hat die Digitalisierung des Gesundheitswesens einen enormen Schub erfahren. Es wird aber auch deutlich, dass ein noch stärkerer Ausbau der Digitalisierung notwendig ist. Die elektronische Patientenakte spielt dabei eine zentrale Rolle: Zum einen trägt sie dazu bei, die Versorgung besser zu koordinieren, zum anderen liefert sie wichtige Datengrundlagen für die Versorgungsforschung und die Versorgungsplanung.
Das Interesse an digitalen Angeboten ist deutlich gewachsen. Es werden immer mehr Videosprechstunden von Patientinnen und Patienten nachgefragt und von Ärztinnen und Ärzten angeboten. Damit Versicherte und Leistungserbringer die digitalen Möglichkeiten nutzen können, muss der Ausbau des Breitbandnetzes in Schleswig-Holstein beschleunigt werden. Davon hängt im Gesundheitsbereich auch die künftige Akzeptanz und Nutzung von digitalen Versorgungsangeboten wie Telemedizinprojekten ab. Der Ausbau ist ebenso für den flächendeckenden Einsatz der Telematikinfrastruktur in dünn besiedelten Regionen, wie beispielsweise der Westküste, essentiell wichtig.
Qualitative Versorgung durchgehend sicherstellen
Für eine patientenorientierte, qualitativ hochwertige und bedarfsorientierte medizinische Versorgung müssen vor allem auch die Strukturen des Gesundheitssystems in unserem Bundesland ständig fortentwickelt werden. Ziel muss es sein, durch stärker vernetzte Versorgungsstrukturen und eine Weiterentwicklung der sektorenübergreifenden Versorgung mehr Koordination und Kooperation zwischen den Leistungserbringern zu erreichen und damit die Qualität und Effizienz des Gesundheitswesens in den nächsten Jahren weiter zu steigern.
Ein wachsender Bereich medizinischer Leistungen kann sowohl in der Vertragsarztpraxis als auch im Krankenhaus erbracht werden. Das Nebeneinander von Bedarfsplanungs-Regelungen für ambulante und stationäre Leistungen schafft jedoch Fehlanreize. Der Bedarf an Leistungen an der Schnittstelle zwischen allgemeiner fachärztlicher ambulanter Versorgung sowie der Grund- und Regelversorgung muss deshalb gemeinsam und sektorenübergreifend geplant werden. Die Planung darf dabei nicht länger kapazitätsbezogen nach Arztsitzen oder Krankenhausbetten erfolgen, sondern nach dem tatsächlichen Bedarf.
Für den sektorenübergreifenden Leistungsbereich ist ein Vergütungssystem notwendig, das sowohl im niedergelassenen ambulanten als auch im stationären Bereich anwendbar ist. Damit der Grundsatz „gleiches Geld für gleiche Leistung“ gelten kann, muss die Vergütung dazu neu konzipiert und kalkuliert werden.
Besonders Menschen mit komplexem Behandlungsbedarf, wie etwa geriatrische Patientinnen und Patienten, sind häufig auf Unterstützung angewiesen, um im für sie unübersichtlichen Gesundheitssystem die notwendigen Versorgungsleistungen zu erhalten. Dabei müssen alle Möglichkeiten für eine kontinuierliche Versorgung der Patientinnen und Patienten genutzt werden. Das setzt die Zusammenarbeit der verschiedenen Gesundheitsberufe zwischen den unterschiedlichen Sektoren im Gesundheitswesen voraus. Unterstützung können Case-Manager bzw. Patientenlotsen leisten, indem sie die Versorgungsleistungen für Patientinnen und Patienten koordinieren und diese engmaschig betreuen. Das Case-Management umfasst aber auch die Förderung der gesundheitlichen Eigenkompetenz und Eigenverantwortung. Wie eine solche Versorgung aussehen kann, belegt das Innovationsfondsprojekt RubiN („Regional ununterbrochen betreut im Netz“) im Herzogtum Lauenburg. Bislang besteht allerdings kein gesetzlicher Anspruch auf ein Case-Management, die beteiligten Partner zeigen jedoch einen Weg auf, dieses Projekt in die Regelversorgung zu bringen.
Um solche innovativen und sektorenübergreifenden Projekte weiterhin in Schleswig-Holstein entwickeln zu können, sollte der durch die Jamaika-Koalition eingeführte Versorgungssicherungsfonds weitergeführt werden.
Auch die Kreise und Kommunen haben einen großen Stellenwert in der Gesundheitsversorgung Schleswig-Holsteins. Sie sind nicht nur zum Teil als Träger an den Krankenhäusern beteiligt, sondern auch regional ein treibender Faktor für die Bildung von Medizinischen Versorgungszentren (MVZ). Um die medizinische Versorgung vor Ort zu stärken, wurden in Schleswig-Holstein zwischenzeitlich neun MVZ unter Mithilfe der Ärztegenossenschaft Nord erfolgreich gegründet.
Mit einer Resolution der Mitgliederversammlung des Schleswig-Holsteinischen Landkreistages aus dem November 2021 haben sich die Kreise gemeinsam zur Aufgaben- und Finanzierungsverantwortung im Bereich Gesundheit gegenüber dem Gesundheitsministerium bekannt. Sie beanspruchen im Gegenzug die Beteiligung an den Entscheidungsprozessen, um gegebenenfalls regionale und lokale Versorgungszentren für die Versorgung im ländlichen Raum zu schaffen. Die Barmer Schleswig-Holstein bewertet diesen Einsatz der Kreise, in denen knapp 80 Prozent der Menschen in Schleswig-Holstein leben, als notwendiges und positives Zeichen.
Krankenhausstrukturen mutig verändern
Was während der Corona-Pandemie deutlich wird, gilt auch in normalen Zeiten: Nur solche Krankenhäuser sollten Patientinnen und Patienten mit schweren Erkrankungen behandeln, die über die entsprechende technische und personelle Ausstattung verfügen. Vielen kleinen Krankenhäusern fehlt die notwendige Ausstattung und Routine, um lebensbedrohliche Notfälle oder bestimmte planbare stationäre Leistungen adäquat behandeln zu können.
In Schleswig-Holstein gibt es an insgesamt 111 Standorten Kliniken, die in öffentlicher, freigemeinnütziger oder privater Trägerschaft sind. Das kleinste Krankenhaus betreibt gerade einmal drei Betten und die größten Standorte haben mehr als 1.000 Betten. Diese Vielfalt gilt es bestmöglich auszurichten.
Die Versorgungsstrukturen in Schleswig-Holstein sollten künftig stärker einem gestuften Konzept aus Regel-, Grund- und Maximalversorgern folgen. Dabei werden den Versorgungsstufen konkrete Versorgungsaufträge zugeordnet und somit das Leistungsspektrum der Krankenhäuser eindeutig definiert. Gleichzeitig gelten für die Leistungen in den Versorgungsstufen strikte Anforderungen an die Struktur- und Prozessqualität.
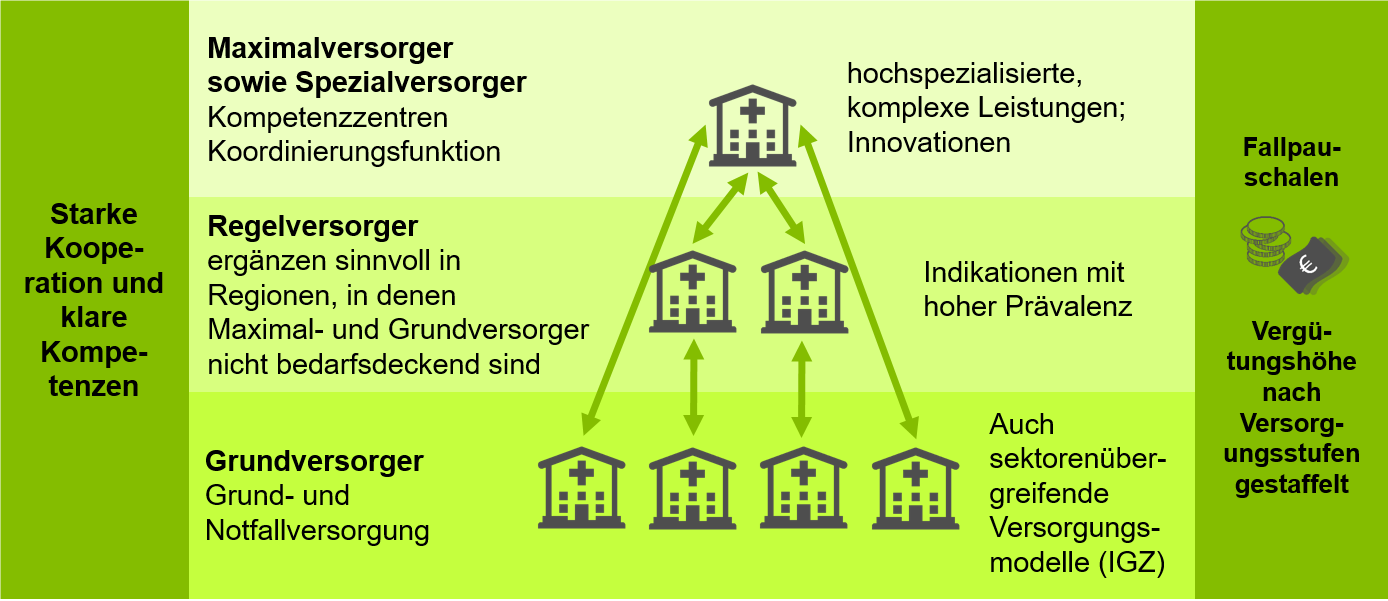
Da die Vorhaltekosten in den genannten Versorgungsstufen stark variieren, müssen diese unter Einbezug von Wirtschaftlichkeitsanreizen neu kalkuliert werden. Die DRGs werden dabei differenzierter ausgestaltet und am Aufwand orientiert. Die Leistungen würden somit besser abgebildet und künftig angemessen finanziert und die Vorhaltekosten je Versorgungsstufe besser bei der Kalkulation berücksichtigt. Hierfür sollte sich die nächste Landesregierung einsetzen, da mit einer solchen Änderung insbesondere die kleinen Krankenhäuser in Schleswig-Holstein profitieren.
Das Ziel sollte letztendlich eine Konzentration der stationären Leistungen sein wie es etwa die imland-Klinik gGmbH im Kreis Rendsburg-Eckernförde unter kommunaler Trägerschaft plant. Hier sollen die teils vorherrschenden Doppelstrukturen in beiden Häusern abgebaut und so beide Standorte erhalten werden. Auf diese Weise sollten zum Beispiel kleine Kliniken etwa in lokale Grundversorger umgewandelt werden.
Im Kreis Pinneberg geht man einen anderen Weg. Hier wird ein zentraler Klinikneubau anstelle der beiden vorhandenen Krankenhäuser in Pinneberg und Elmshorn geplant. Durch diese Maßnahme kann ein modernes Krankenhaus entstehen, was in Zeiten von Fachkräftemangel Synergien auslöst und den Arbeitsplatz attraktiver macht.
Daneben sind ausreichende Investitionen in unsere Krankenhäuser notwendig. Seit Langem kommen die Länder ihrer Aufgabe der Investitionskostenfinanzierung im Krankenhausbereich nur noch sehr unzureichend nach. Dies hat zur Folge, dass in großem Umfang Mittel der Krankenkassen, die eigentlich zur Patientenversorgung vorgesehen sind, für die Refinanzierung notwendiger Investitionen zweckentfremdet werden. Statt einer Investitionskostenfinanzierung durch die Hintertür sollten der Bund oder die Krankenkassen regelhaft an der Investitionskostenfinanzierung beteiligt werden und beide dafür ein verbindliches Mitspracherecht in der Krankenhausplanung erhalten. Ein Mitspracherecht der Krankenkassen ist ein überfälliger Schritt, um eine Bereinigung der stationären Kapazitäten sowie eine nachhaltige und an Qualitätskriterien orientierte Planung in die Wege zu leiten.
Seit Jahrzehnten ist der Gesetzgeber bemüht, die Qualität der stationären Versorgung zu verbessern. Dafür wurde eine große Zahl an Instrumenten zur Qualitätssicherung eingeführt. Die Ergebnisse sind trotzdem vielfach nur durchschnittlich. Deshalb sollten die heute vorhandenen Möglichkeiten konsequenter genutzt und verbindlicher umgesetzt werden. Es ist richtig, dass der Gesetzgeber hier zuletzt bundesweit stringentere Regelungen formuliert hat und etwa die Landesplanungsbehörden künftig keine Ausnahmen von Qualitätsvorgaben des Gemeinsamen Bundesausschusses (G-BA) mehr zulassen können. Die Mindestmengenregelungen könnte etwa auf weitere Leistungsbereiche ausgeweitet werden, auch empfiehlt es sich, die Anhebung bestehender Mindestmengen zu prüfen. Neben den Regelungen zu Mindestmengen müssen weitere verbindliche Anforderungen an die Struktur- und Prozessqualität festgelegt werden. Leistungen sollten grundsätzlich nur dann vergütet werden, wenn Mindestanforderungen an Strukturen und Prozesse eingehalten werden.
Eine wesentliche Voraussetzung für Qualität ist eine gute Personalausstattung in den Krankenhäusern. Seit 2019 gelten – mit einer pandemiebedingten Unterbrechung – für bestimmte Bereiche der Pflege in den Krankenhäusern Personaluntergrenzen. Für eine bessere Pflege am Krankenbett sind unterschiedliche Personaluntergrenzen je pflegesensitivem Fachbereich grundsätzlich sinnvoll. Deshalb sollten sie schrittweise für alle Fachabteilungen festgelegt und eingeführt werden. Die Länder müssen daneben gesetzlich angehalten werden, die ihnen übermittelten Ergebnisse zur Einhaltung von Pflegepersonaluntergrenzen und Pflegepersonalquotienten in der Krankenhausplanung zu berücksichtigen. Um auch in strukturschwachen und ländlichen Regionen ein stationäres Versorgungsangebot zu gewährleisten, hat der Gesetzgeber Sicherstellungszuschläge eingeführt. Damit können Kliniken unterstützt werden, deren Kosten durch Fallpauschalen nicht auskömmlich refinanziert sind, die aber eine bedarfsnotwendige Grundversorgung ermöglichen.
In der Vergangenheit ist der Krankenhausplan für Schleswig-Holstein in regelmäßigen Abständen lediglich fortgeschrieben worden, wobei es in der Regel lediglich um Anpassungen der Bettenzahlen ging. Unserem Vorschlag zu den Versorgungsstufen folgend und vor dem Hintergrund der geplanten Reform des AOP-Kataloges sehen wir eine grundlegende Überarbeitung des Krankenhausplans in naher Zukunft als absolut notwendig an. Aus einer reaktiven Planung muss wieder eine aktive Planung werden. Ein Blick nach Nordrhein-Westfalen kann sich hier lohnen.
Das oberste Ziel einer Krankenhausplanung muss sein, dass die Menschen in Schleswig-Holstein eine für sie optimale und qualitative Behandlung erhalten. Dies ist natürlich am besten in spezialisierten Krankenhäusern möglich. Eine entscheidende Frage ist: Muss wirklich jede Leistung in jedem Krankenhaus, ggf. zu Lasten der Qualität, angeboten werden? Es wird entscheidend sein, den Spagat zwischen der Versorgung mit planbaren Behandlungen in Spezialkliniken mit weiten Anfahrtswegen und einer Notfallversorgung mit einer zeitnahen Erreichbarkeit, zu bewerkstelligen.
Chancen der Digitalisierung nutzen
Digitalisierung ist kein Selbstzweck, sondern dient der Weiterentwicklung der Kommunikation und der Behandlungsprozesse. Die elektronische Patientenakte (ePA) ist dafür das wichtigste Instrument, mit dem die medizinische Behandlung und die pflegerische Versorgung für viele Patientinnen und Patienten verbessert werden. Für die Versicherten bietet die elektronische Patientenakte eine digitale Plattform, mit der Gesundheitsdaten sicher gespeichert und mit Ärztinnen und Ärzten geteilt werden können. Besonders Menschen mit mehreren Erkrankungen werden von der elektronischen Patientenakte profitieren, da sie alle wichtigen Befunde, Medikationen und Notfalldaten übersichtlich dokumentiert. Die elektronische Patientenakte ist ein wichtiger Schlüssel für die sektorenübergreifende Versorgung und es können so Doppeluntersuchungen und Fehlmedikationen vermieden werden. Eine zusätzliche Möglichkeit der Nutzung der elektronischen Patientenakte ist die Spende eigener Daten für die medizinische Forschung. Versicherte sollten diese Daten aber auch ihrer Krankenkasse zur Verfügung stellen können, etwa für ein gezieltes Versorgungsmanagement, denn: Daten retten Leben.
Die Telemedizin erlebt seit Beginn der Corona-Krise einen großen Aufschwung. Während noch im vierten Quartal 2019 in Schleswig-Holstein lediglich zwei Ärzte die Videosprechstunde mit der Barmer abgerechnet haben, waren es im ersten Quartal 2020 bereits 253 Praxen und im ersten Quartal 2021 hatte sich diese Zahl mit 558 mehr als verdoppelt. Damit hat sich Telemedizin in kurzer Zeit von einem Nischendasein zu einem erheblichen Versorgungsfaktor entwickelt. Die Vorteile der Digitalisierung in der Medizin werden jetzt besonders deutlich und die Fernbehandlung per Videosprechstunde insbesondere im Bereich der Psychotherapie hat eine große Akzeptanz. Daher ist es sinnvoll, dass Ärztinnen und Ärzte die Möglichkeiten der Telemedizin einschließlich der Fernverschreibung von Arzneimitteln umfangreicher in der Versorgung nutzen. Telemedizinische Anwendungen sind nicht nur für die Sicherstellung der flächendeckenden Versorgung – auch und vor allem im ländlichen Raum und auf den Inseln – eine wichtige Ergänzung der ärztlichen und pflegerischen Versorgung.
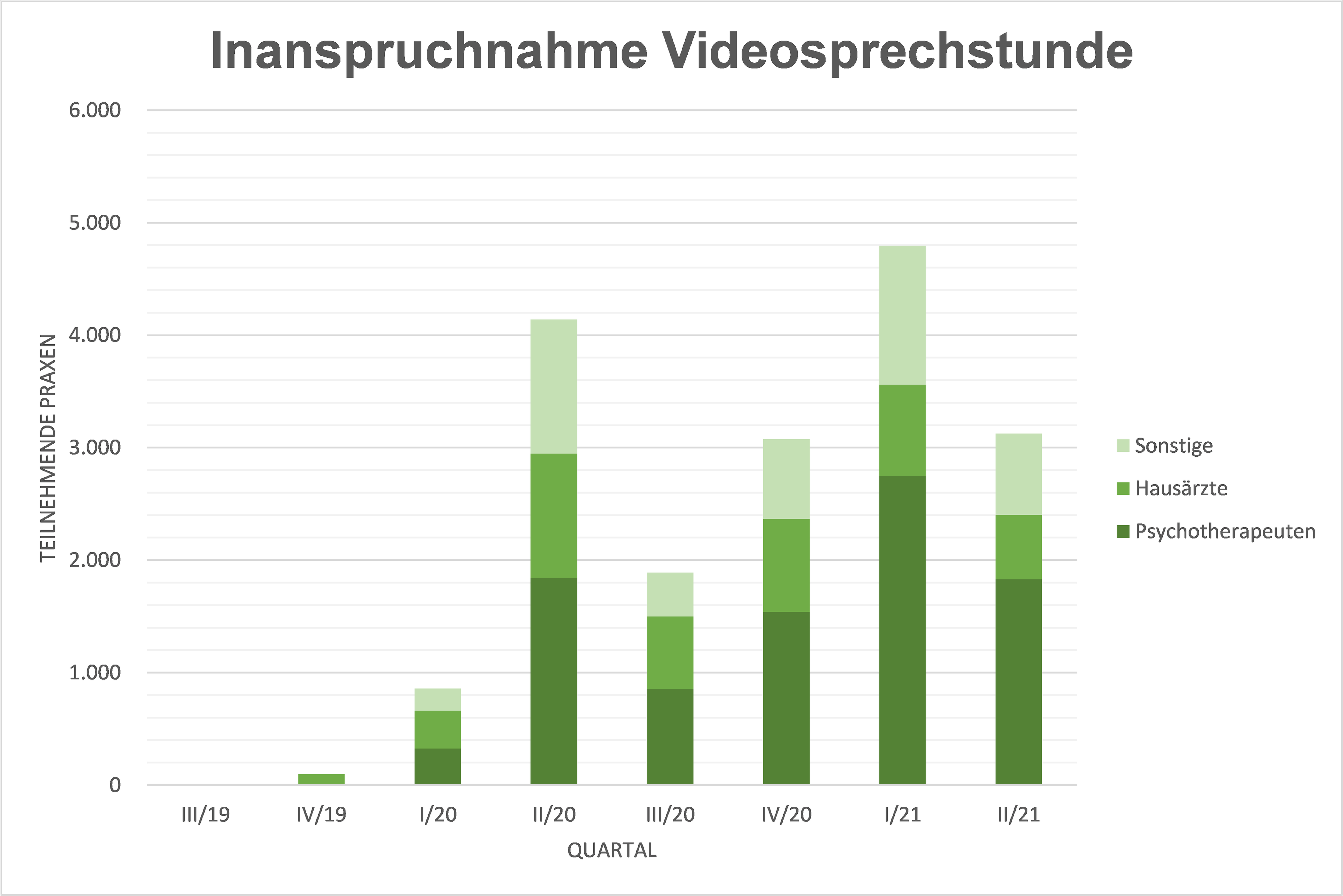
Allerdings müssen wir uns weiter vor Augen halten, dass die Digitalisierung die Versorgung nur ergänzt und nicht ersetzen kann. Der Mehrwert muss für alle erkennbar sein, so dass die Digitalisierung weiter fortschreitet.
Pflege zukunftssicher machen
Die Alterung der Gesellschaft stellt die soziale Pflegeversicherung auch in Schleswig-Holstein vor immer größere Herausforderungen. Die Leistungen der Pflegeversicherung wurden in den vergangenen Jahren stark ausgeweitet und dennoch muss die Pflegeversorgung in den nächsten Jahren weiter ausgebaut werden. Dazu gehört, dass mehr Fachkräfte als bisher neu gewonnen und langfristig in der Pflege gehalten werden müssen.
Das Ziel muss es sein, dass Pflegebedürftige selbstbestimmt im eigenen Zuhause leben und dort gepflegt werden können. Für Pflegebedürftige und deren pflegende Angehörige ist die Möglichkeit einer Kombination der verschiedenen Leistungen wie etwa aus Kurzzeit- und Verhinderungspflege von großem Vorteil. Sie werden damit in die Lage versetzt, die finanziellen Mittel individuell und bedarfsgerecht einzusetzen.
Um den steigenden Bedarf der Pflegebedürftigen nach attraktiven und qualitativ hochwertigen Betreuungskonzepten erfüllen zu können, werden jedoch mehr Investitionsmittel vom Land für Tages- und Kurzzeitpflegeplätze benötigt. Andernfalls können die Entlastungsleistungen nicht adäquat abgerufen werden.
Der Barmer-Pflegereport 2021 hat zudem aufgezeigt, dass der Pflegenotstand in Schleswig-Holstein brisanter wird als bisher angenommen. Bis zum Jahr 2030 werden rund 9.000 weitere Pflegekräfte in Schleswig-Holstein benötigt, die dann die rund 196.000 Pflegebedürftigen pflegen müssen. Zentrales Zukunftsproblem bleibt somit die Sicherstellung der Versorgung. Dies kann nur durch die Steigerung der Attraktivität des Pflegeberufs gelingen, um Pflegekräfte im Beruf zu halten und neue zu gewinnen. Bessere Arbeitszeitmodelle, die die Vereinbarkeit von Familie und Beruf erleichtern, könnten ein Bestandteil sein. Ebenso müssen die Belastungen dieser körperlich und psychisch enorm anstrengenden Arbeit besser abgefedert werden.
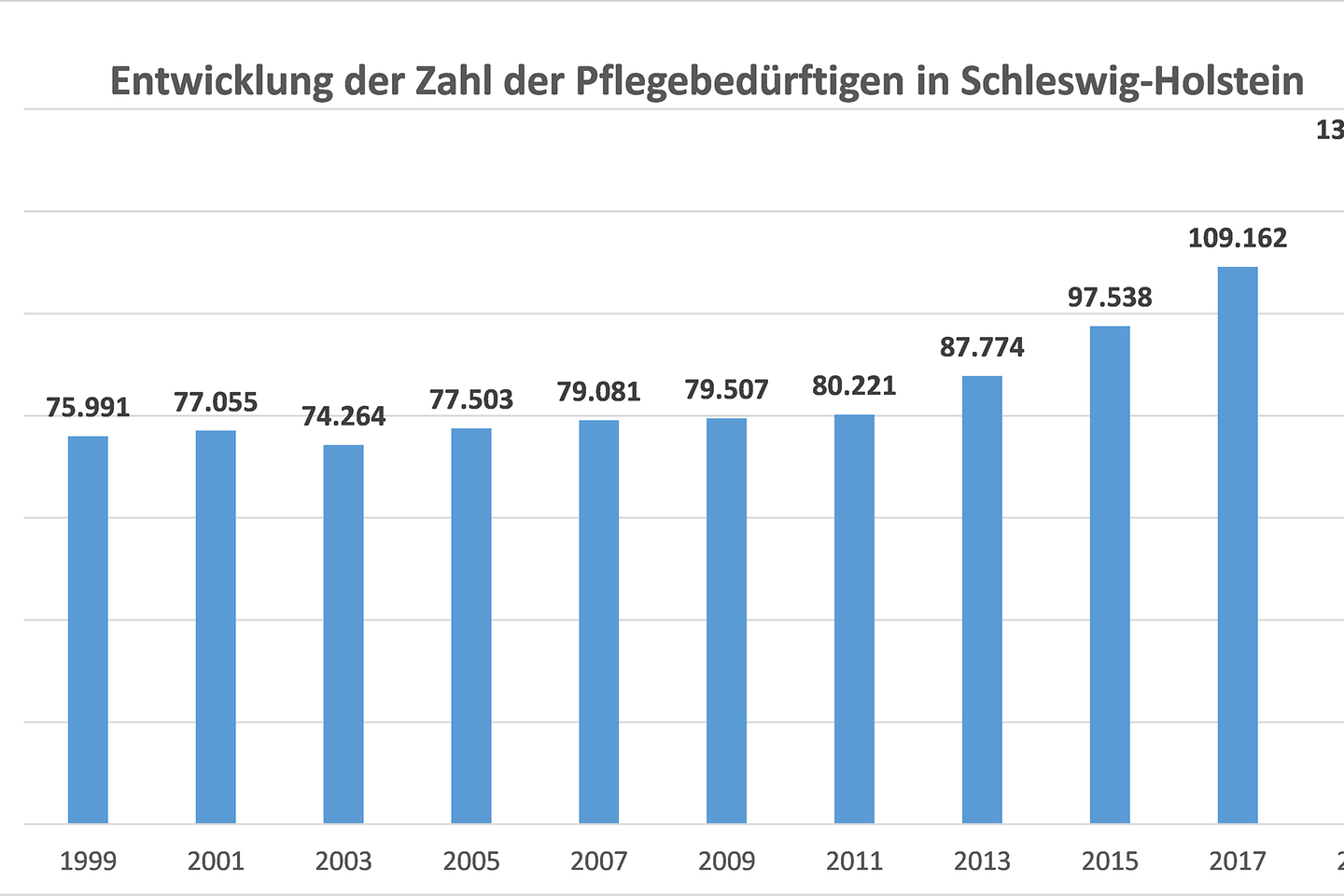
4,5 Prozent der Bevölkerung in Schleswig-Holstein waren Ende 2019 pflegebedürftig. Das entspricht rund 130.000 Menschen. In den letzten zehn Jahren ist die Zahl der Pflegebedürftigen im Land um 65 Prozent angestiegen.
Des Weiteren gilt es, die finanzielle Überlastung der Pflegebedürftigen in vollstationären Pflegeheimen zu verhindern. In Schleswig-Holstein stieg der EEE (Einrichtungseinheitlicher Eigenanteil) von 282 Euro (2017) auf 637 Euro (2021) um 125 Prozent und damit um mehr als das Doppelte gegenüber dem bundesweiten Vergleich.

Hier muss das Land seiner Pflicht nachkommen, die Investitionskosten vollumfänglich zu übernehmen. Um die Eigenanteile zu begrenzen, sollten die Leistungsbeträge in der Pflege einmalig angehoben und dann regelmäßig dynamisiert werden.
Auch muss die Digitalisierung im Pflegebereich weiter ausgebaut werden. Wenn etwa papiergebundene Prozesse für Dokumentationen digitalisiert werden, kann dies zur Unterstützung und Entlastung der Pflegekräfte führen und so wertvolle Zeit für am Bett gewonnen werden.
Und auch die Pflegebedürftigen können durch die Digitalisierung profitieren: durch den Einsatz digitaler Assistenztechnologien in der pflegerischen Versorgung können zum Beispiel kognitive Fähigkeiten, soziale Interaktion und Kommunikation von Pflegebedürftigen gefördert werden.
Ein Beispiel ist der Einsatz von Roboter „Pepper“ im Rahmen des jüngsten vdek-Präventionsprojektes ROBUST (Akronym für Robotik-unterstützte Prävention in der stationären Pflege) in Schleswig-Holstein und Nordrhein-Westfalen. Roboter „Pepper“ entwickelt in Pflegeheimen passgenaue, gesundheitsfördernde Anwendungen zur Bewegung und Aktivierung für die Bewohner und wird mittlerweile im Rahmen des Projekts in der Fockbeker Seniorenwohnanlage „Am See“ und dem Pflegezentrum Travetal in Lübeck – beide unter der Trägerschaft des Diakonischen Werks in Schleswig-Holstein – eingesetzt.
